Behandlung der chronischen Herzschwäche

Einleitung
Eine chronische Herzschwäche – auch chronische Herzinsuffizienz genannt – kann mit Medikamenten behandelt werden. Sie können das Herz entlasten, die Lebensqualität verbessern und das Leben verlängern. Manchmal ist auch ein implantierter Defibrillator oder ein spezieller Herzschrittmacher sinnvoll.
Das Herz kann zum Beispiel in Folge einer koronaren Herzkrankheit – mit oder ohne Herzinfarkt – oder durch Bluthochdruck, Herzklappenfehler oder Vorhofflimmern chronisch, also dauerhaft geschwächt sein. Bei manchen Menschen führt die chronische Herzschwäche zu Problemen wie Atemnot und Erschöpfung, sobald sie sich körperlich anstrengen. Ist das Herz sehr geschwächt, kommt es schon in Ruhe zu solchen Beschwerden.
Zur Behandlung kommen vor allem verschiedene Medikamente sowie kleine Eingriffe infrage, bei denen ein Defibrillator oder ein Herzschrittmacher eingesetzt wird. Was sich am besten eignet, hängt von der Form, Schwere und Ursache der Herzschwäche ab. Auch Kombinationen – zum Beispiel unterschiedlicher Medikamente – sind möglich. Lässt sich die Ursache behandeln, ist dies ein wichtiger Baustein der Therapie. Aber auch Begleiterkrankungen spielen bei der Entscheidung für eine Behandlung eine Rolle – und nicht zuletzt die persönlichen Wünsche und Ziele.
Zusätzlich wird ein gesunder Lebensstil empfohlen. Ausdauersportarten wie Walking oder Fahrradfahren, zum Beispiel im Rahmen von Herzsport-Programmen, sind ebenfalls hilfreich. Sich über die Erkrankung und die Behandlung zu informieren, hilft zudem vielen Menschen, im Alltag besser damit zurechtzukommen.
Wichtig ist:
Wenn sich eine chronische Herzschwäche rasch deutlich verschlimmert oder das Herz plötzlich nicht mehr kräftig genug pumpt – etwa bei einem Herzinfarkt –, ist das ein Notfall. Dann ist eine schnelle Behandlung in einer Klinik erforderlich.
Welche Medikamente sind sinnvoll?
Meist wird eine chronische Herzschwäche zuerst mit Medikamenten behandelt. Sie werden in der Regel als Tabletten eingenommen.
Welche sinnvoll sind, hängt auch von der Form der Herzschwäche ab: Studien haben gezeigt, dass einige der Medikamente das Leben von Menschen verlängern können, die eine Herzschwäche mit einer verminderten Pumpleistung haben. Die Mittel schützen vor Komplikationen, lindern die Beschwerden und können Krankenhausaufenthalte verhindern.
| Wann geeignet? | Mögliche Nebenwirkungen | |
|---|---|---|
| ACE-Hemmer | immer – unabhängig davon, ob bereits Beschwerden bestehen |
|
| Angiotensin-1-Rezeptorblocker | wenn ACE-Hemmer nicht vertragen werden (zum Beispiel weil sie lästigen Husten auslösen) |
|
| Angiotensin-Rezeptor-Neprilysin-Inhibitoren (ARNI-Kombination) |
bei Beschwerden |
|
| Betablocker |
|
|
| Mineralkortikoid-Rezeptorantagonisten | bei Beschwerden |
|
| SGLT-2-Hemmer | bei Beschwerden zusätzlich zu den oben genannten anderen Medikamenten |
|
- ACE-Hemmer: Die Namen der Wirkstoffe in ACE-Hemmern enden auf der Silbe „-pril“. Sie werden in der Regel bei einer Herzschwäche mit verminderter Pumpleistung verschrieben – egal, ob mit oder ohne Beschwerden. Typische Nebenwirkungen sind Husten und niedriger Blutdruck.
- Angiotensin-1-Rezeptorblocker (auch AT1-Rezeptorblocker): In den Wirkstoffbezeichnungen steckt das Wort „sartan“. Diese Mittel werden deshalb auch Sartane genannt. Sie eignen sich für Menschen, die ACE-Hemmer nicht vertragen – etwa weil sie davon lästigen Husten bekommen.
- Angiotensin-Rezeptor-Neprilysin-Inhibitoren, kurz ARNI: Das ist eine feste Kombination aus dem Angiotensin-1-Rezeptorblocker Valsartan und dem Wirkstoff Sacubitril. Sie wird bei Beschwerden eingesetzt. Wenn man bereits einen ACE-Hemmer (oder ein Sartan) bekommt, wird dieser gegen die ARNI-Kombination ausgetauscht. Mögliche Nebenwirkungen sind zu niedriger Blutdruck und Schwindel.
- Betablocker: Die Wirkstoffnamen enden auf „-olol“ oder „-ilol“. Diese Mittel senken den Blutdruck und verlangsamen die Herzfrequenz. Das entlastet den Herzmuskel zusätzlich und kann vor Herzrhythmusstörungen schützen. Betablocker werden in jedem Stadium der Krankheit empfohlen. Menschen ohne Beschwerden erhalten sie meist aber nur, wenn sie zu hohen Blutdruck haben oder ein Herzinfarkt die Ursache für die Herzschwäche ist. Nebenwirkungen können Herzrhythmusstörungen, zu niedriger Blutdruck und Atemprobleme sein.
- Mineralkortikoid-Rezeptorantagonisten: Dazu zählen die Wirkstoffe Spironolacton und Eplerenon. Sie erhöhen die Urinausscheidung. Dadurch sinkt der Blutdruck und das Herz wird entlastet. Sie eignen sich nur für Menschen, die wegen der Herzschwäche Beschwerden haben. Mögliche Nebenwirkungen sind Kopfschmerzen, eine Verschlechterung der Nierenfunktion, zu niedriger Blutdruck und eine ungünstige Konzentration der Blutsalze (Elektrolyte).
- SGLT-2-Hemmer: Diese Medikamente kamen zunächst in erster Linie bei Menschen mit Typ-2-Diabetes zum Einsatz, weil sie zugleich den Blutzuckerspiegel senken. Es hat sich aber gezeigt, dass SGLT-2-Hemmer auch das Leben von Menschen mit einer Herzschwäche verlängern, die keinen Diabetes haben. Die Wirkstoffnamen enden auf „-gliflozin“. Zu den möglichen Nebenwirkungen zählen Störungen im Zucker- und Fettstoffwechsel, häufiges Wasserlassen, Harnwegsinfektionen und Schwindel.
Menschen mit einer Herzschwäche, bei der die Pumpleistung noch weitgehend erhalten ist, werden diese Medikamente zum Teil auch angeboten. Studien deuten darauf hin, dass SGLT-2-Hemmer auch ihnen helfen. Ob die anderen oben genannten Mittel bei diesen Personen auch das Leben verlängern, ist unklar.
Welche Mittel werden ergänzend eingesetzt?
Neben den genannten Medikamenten können weitere Mittel sinnvoll sein. Für sie ist zwar nicht belegt, dass sie bei einer Herzschwäche das Leben verlängern – sie können aber Symptome lindern und so die Lebensqualität verbessern. Manche werden nur zusätzlich zu den bereits erwähnten Mitteln empfohlen, wenn bestimmte Begleiterkrankungen vorliegen. Andere kommen als Alternativen infrage, wenn man zum Beispiel Betablocker nicht verträgt.
- Diuretika: Diese Mittel erhöhen die Urinausscheidung. Dadurch sinkt der Blutdruck und das Herz wird entlastet. Sie sind vor allem sinnvoll, wenn die Herzschwäche bereits zu Wassereinlagerungen – etwa in den Beinen – geführt hat. Nebenwirkungen können häufiges Wasserlassen, Verschlechterung der Nierenfunktion oder eine ungünstige Konzentration der Blutsalze (Elektrolyte) sein.
- Eisenpräparate: Manche Menschen mit einer Herzschwäche entwickeln einen Eisenmangel. Dieser lässt sich mit Eisentabletten oder -infusionen beheben.
- Ivabradin: Das Mittel senkt ähnlich wie Betablocker die Herzfrequenz und wird bei einer fortgeschrittenen Herzschwäche zusätzlich verschrieben, wenn trotz Betablockern der Puls zu hoch ist. Wer Betablocker nicht verträgt, kann stattdessen Ivabradin nehmen. Als mögliche Nebenwirkung kann der Herzschlag zu langsam werden.
- Herzglykoside, auch Digitalis genannt: Diese Mittel senken den Blutdruck und können das Herz stärken. Sie können jedoch leicht überdosiert werden, was das Risiko für Nebenwirkungen wie Übelkeit und Herzrhythmusstörungen erhöht. Daher eignen sie sich vor allem, wenn gleichzeitig ein Vorhofflimmern besteht und sich der Puls nicht allein durch Betablocker senken lässt. Herzglykoside kommen auch infrage, wenn die Herzschwäche Beschwerden macht, andere Medikamente aber nicht vertragen werden oder nicht mehr höher dosiert werden können.
- Vericiguat (Guanylatzyklase-Stimulator): Der Wirkstoff wird bei fortgeschrittener Herzschwäche mit verminderter Pumpleistung und Beschwerden eingesetzt – aber nur dann, wenn sich die Herzschwäche trotz Behandlung verschlechtert hat und man deshalb zum Beispiel ins Krankenhaus musste. Vericiguat wird als Tabletten eingenommen. Mögliche Nebenwirkungen sind Kopfschmerzen, niedriger Blutdruck oder Magen-Darm-Beschwerden.
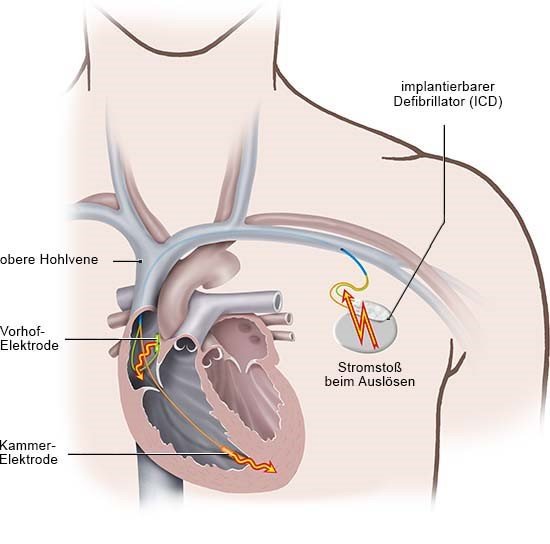
Wann ist ein implantierter Defibrillator sinnvoll?
Menschen mit Herzschwäche haben ein erhöhtes Risiko für lebensbedrohliche Herzrhythmusstörungen wie eine Kammertachykardie und einen plötzlichen Herztod. Ein implantierter Defibrillator (ICD) schützt davor.
Personen mit einem geschwächten Herz bekommen das Gerät meist, wenn sie bereits eine gefährliche Herzrhythmusstörung hatten. So wird einer weiteren Attacke und deren Folgen vorgebeugt. Bei manchen wird zusätzlich der Bereich im Herzen verödet, an dem die Herzrhythmusstörung entstanden ist.
Auch für Menschen mit Herzschwäche, die noch keine Kammertachykardie hatten, kann ein ICD sinnvoll sein: Er wird empfohlen, wenn das Herz deutlich weniger Blut in den Körper pumpt als ein gesundes Herz (verminderte Pumpleistung) und bei körperlicher Anstrengung Beschwerden auftreten. War ein Herzinfarkt die Ursache für die Herzschwäche, wird mindestens sechs Wochen abgewartet und die Herzfunktion dann erneut überprüft, bevor ein ICD infrage kommt.
Voraussetzungen für den Eingriff sind, dass man dauerhaft alle nötigen Medikamente nimmt und eine Lebenserwartung von mehr als einem Jahr hat.
Was ist eine kardiale Resynchronisationstherapie?
Wenn ein gesundes Herz schlägt, ist fein abgestimmt, wann sich welche Bereiche im Herzen zusammenziehen: erst die beiden Vorhöfe, danach die beiden Herzkammern gleichzeitig. Bei einer Herzschwäche kann das durcheinander geraten. Die ohnehin verminderte „Schlagkraft“ des Herzens wird dadurch weiter eingeschränkt.
Dann kann eine Art Herzschrittmacher eingesetzt werden, der dafür sorgt, dass sich alle Anteile des Herzmuskels wieder gut abgestimmt zusammenziehen – sie schlagen wieder „synchron“. Die Behandlung wird deshalb kardiale Resynchronisationstherapie (CRT) genannt. Voraussetzung ist auch hier, dass man dauerhaft die nötigen Herz-Medikamente einnimmt.
Eine CRT wird empfohlen, wenn eine Herzschwäche mit verminderter Pumpleistung und Beschwerden vorliegt und das Herz zwar regelmäßig schlägt (Sinusrhythmus), aber die Übertragung der elektrischen Impulse in den Kammern zum Teil blockiert ist. Die CRT kann auch infrage kommen, wenn gleichzeitig zu einer Herzschwäche mit verminderter Pumpleistung und Beschwerden ein Vorhofflimmern vorliegt.
Wenn das Herz zu langsam schlägt, kann eine CRT zusätzlich einen schnelleren Takt vorgeben – wie ein normaler Herzschrittmacher.
Wenn nötig, kann das Gerät auch von der Ärztin oder dem Arzt so programmiert werden, dass es wie ein implantierter Defibrillator funktioniert und eine lebensbedrohliche Herzrhythmusstörung durch einige Stromstöße rasch beendet.
Gut zu wissen
Bei der Wahl der passenden Behandlung kann die Entscheidungshilfe bei Herz-Kreislauf-Erkrankungen helfen: Sie erleichtert es, gemeinsam mit der Ärztin oder dem Arzt abzuwägen, welche Therapie sich eignet.
Quellen
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.