Wann sind Statine sinnvoll?

Einleitung
Statine können nachweislich Herz-Kreislauf-Erkrankungen vorbeugen und die Lebenserwartung verlängern. Die meisten Menschen vertragen sie gut. Ob sich ihre Einnahme lohnt, hängt davon ab, welche anderen Risikofaktoren man noch hat – und wie man Vor- und Nachteile der Therapie für sich abwägt.
Statine sind Medikamente, die das LDL-Cholesterin im Blut senken und außerdem entzündungshemmend auf die Gefäßwände wirken. Ob es sinnvoll ist, Statine zu nehmen, hängt daher nicht nur von den Cholesterinwerten ab.
In vielen großen Studien wurde nachgewiesen, dass Statine das Risiko für Herz-Kreislauf-Erkrankungen senken und die Lebenserwartung verlängern.
In Deutschland sind mehrere Wirkstoffe zugelassen:
- Atorvastatin
- Fluvastatin
- Lovastatin
- Pitavastatin
- Pravastatin
- Rosuvastatin
- Simvastatin
Welche Faktoren spielen bei der Entscheidung für oder gegen Statine eine Rolle?
Menschen mit einem hohen Risiko für Herz-Kreislauf-Erkrankungen bieten Ärztinnen und Ärzte in der Regel eine Behandlung mit Statinen an. Denn dann überwiegen die Vorteile der Medikamente. Das gilt vor allem für:
- Menschen, die bereits eine Herz- oder Gefäßerkrankung haben oder hatten – zum Beispiel eine koronare Herzkrankheit, Durchblutungsstörungen der Beine (pAVK) oder einen Schlaganfall.
- Personen mit weiteren Risikofaktoren wie Diabetes, Bluthochdruck, Rauchen oder starkem Übergewicht.
- Menschen, die erblich bedingt stark erhöhte Cholesterinwerte haben (familiäre Hypercholesterinämie).
Bei Menschen ohne Vorerkrankungen und mit einem nur leicht erhöhten Risiko für Herz-Kreislauf-Erkrankungen ist der schützende Effekt von Statinen geringer. Besonders für sie lohnt es sich, die Vor- und Nachteile der Medikamente gemeinsam mit der Ärztin oder dem Arzt abzuwägen.
Bei einem geringen Risiko möchten viele Menschen erst einmal selbst etwas für die Gesundheit von Herz und Gefäßen tun, indem sie sich zum Beispiel mehr bewegen oder aufhören zu rauchen. Andere entscheiden sich für Statine, weil ihnen auch ein kleiner Nutzen wichtig ist. Man kann sich auch später noch umentscheiden – zum Beispiel, weil andere Risikofaktoren hinzukommen oder weil sich die persönliche Situation verändert.
Wie lässt sich das persönliche Risiko abschätzen?
Das persönliche Risiko für Herz-Kreislauf-Erkrankungen lässt sich gemeinsam mit der Ärztin oder dem Arzt mithilfe von Computerprogrammen ermitteln. Grundlage der Berechnung sind Daten aus Studien, in denen über Jahre beobachtet wurde, wie sich die Gesundheit von vielen tausend Menschen entwickelt.
Für die Berechnung des Risikos werden folgende Informationen benötigt:
- Alter: Mit zunehmendem Alter steigt das Risiko für Herz-Kreislauf-Erkrankungen.
- Geschlecht: Männer haben ein höheres Risiko als Frauen.
- Herzerkrankungen in der Familie: Ein höheres Risiko besteht, wenn ein Bruder oder der Vater bereits mit unter 55 Jahren einen Herzinfarkt oder Schlaganfall hatte – oder eine Schwester oder die Mutter mit unter 65 Jahren.
- Rauchen: Giftstoffe aus dem Tabakrauch fördern Entzündungen und greifen unter anderem die Gefäßwände an.
- Blutdruck: Je höher der Blutdruck, desto größer ist das Risiko für Herz-Kreislauf-Erkrankungen.
- Typ-2-Diabetes: Menschen mit Typ-2-Diabetes haben ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen.
- Cholesterinwerte: Ungünstig ist vor allem ein hohes Non-HDL-Cholesterin. Das ist das Gesamtcholesterin minus das HDL-Cholesterin. Dieser Wert umfasst alle schädlichen Lipoproteine wie etwa das LDL-Cholesterin.
Als Ergebnis der Risiko-Abschätzung erhält man einen Prozentwert. Er gibt die Wahrscheinlichkeit an, in den nächsten zehn Jahren einen Schlaganfall oder Herzinfarkt zu bekommen.
Wie beeinflusst das persönliche Risiko den Nutzen der Medikamente?
Statine senken das Risiko für Herz-Kreislauf-Erkrankungen um ungefähr 30 %. Was das in der eigenen Situation bedeutet, hängt vom Ausgangsrisiko ab – und das ist individuell. Bei einer 50-jährigen Frau ohne Risikofaktoren liegt das natürliche Risiko für einen Herzinfarkt oder Schlaganfall innerhalb von 10 Jahren unter 1 %. Bei einem 50-jährigen Mann liegt es bei 3 %.
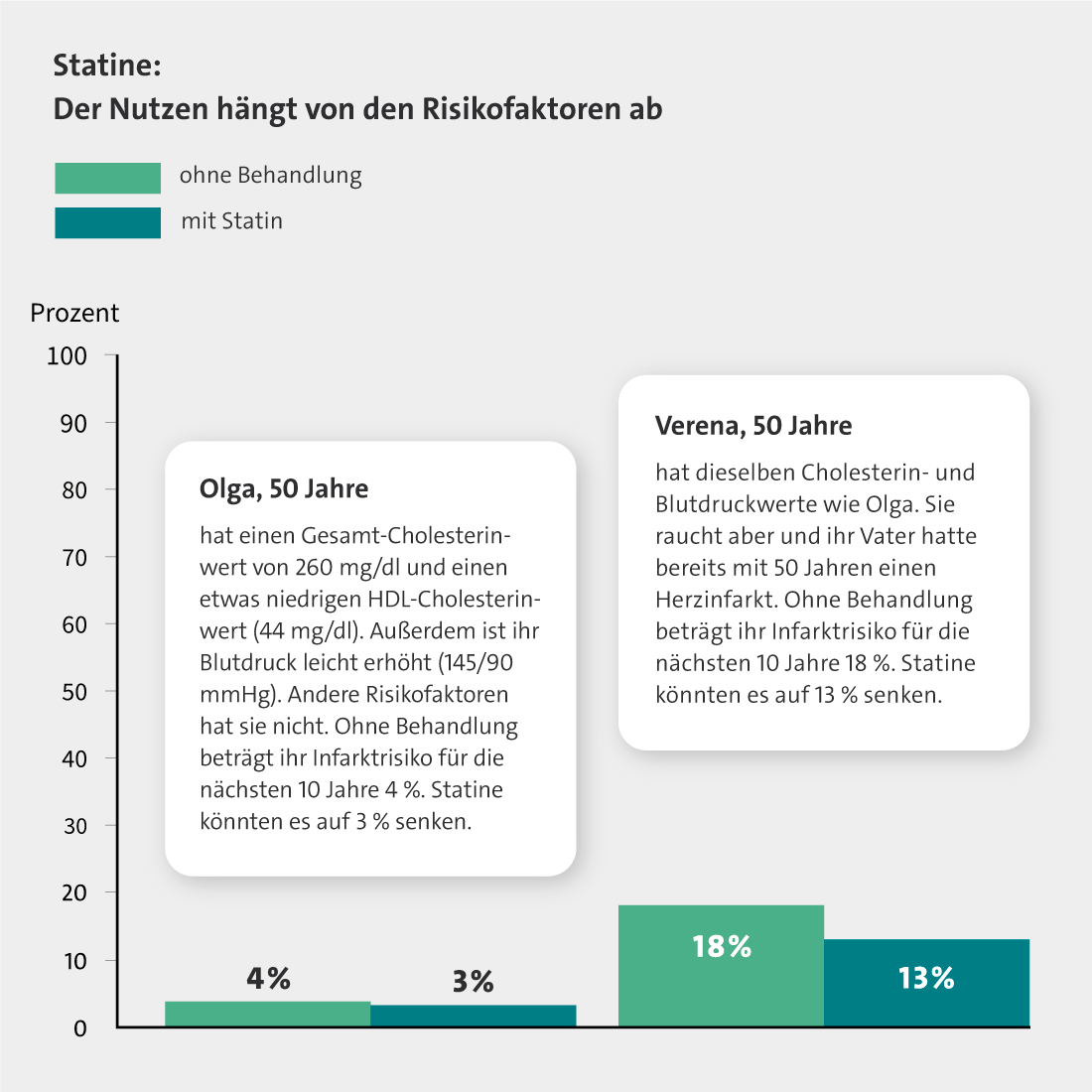
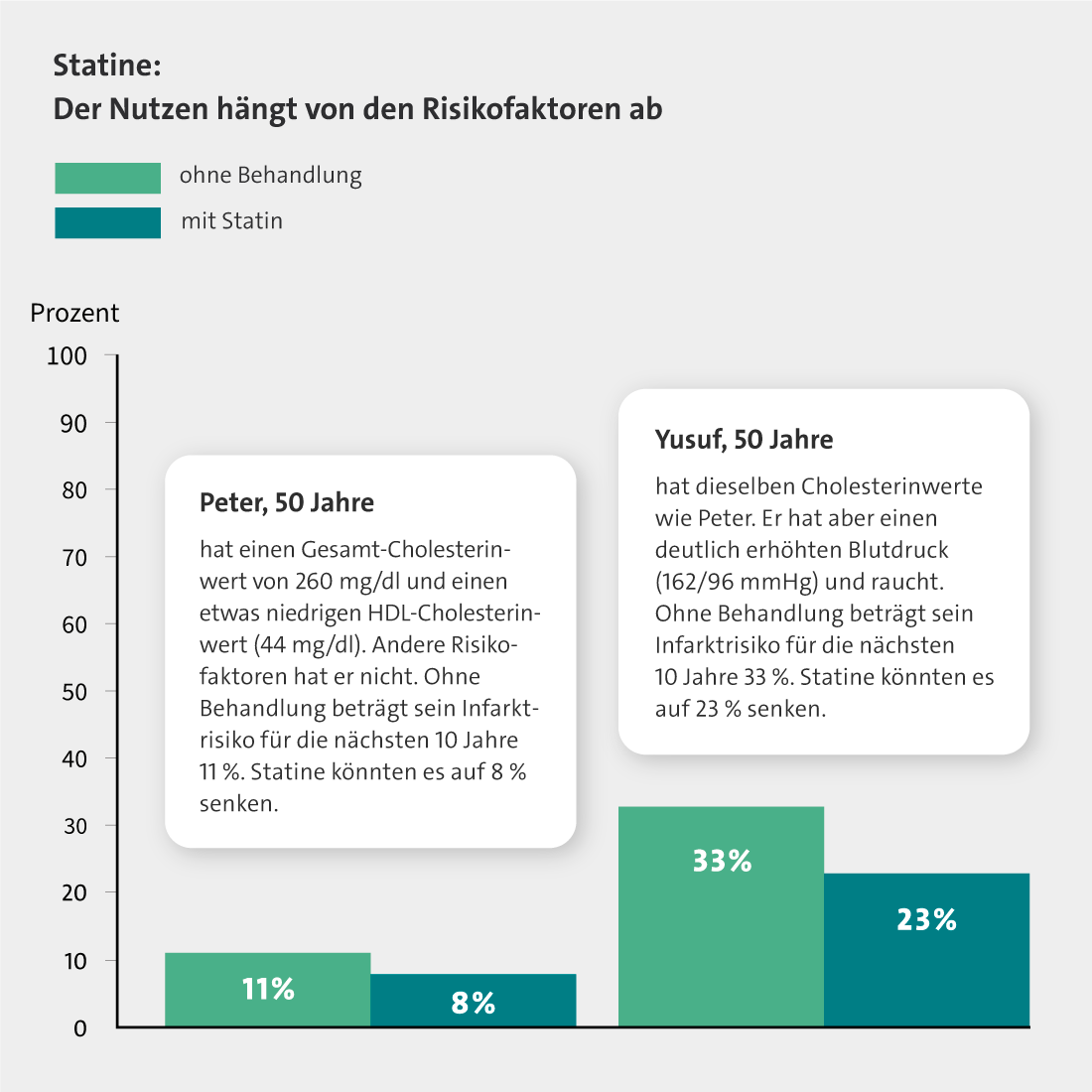
Wie stark weitere Faktoren das Infarktrisiko verändern, lässt sich beispielhaft anhand von zwei Frauen (Olga und Verena) und zwei Männern (Peter und Yusuf) verdeutlichen.
Alle vier Personen sind 50 Jahre alt und haben die gleichen Cholesterinwerte: Ihr Gesamtcholesterin liegt jeweils bei 260 Milligramm pro Deziliter (mg/dl) oder 6,2 Millimol pro Liter (mmol/l). Davon entfallen 44 mg/dl (1,1 mmol/l) auf das HDL-Cholesterin. In anderen Risikofaktoren unterscheiden sie sich aber deutlich – und damit auch ihr Risiko für einen Herzinfarkt:
- Olga hat einen leicht erhöhten Blutdruck von 145/90 mmHg, aber keine anderen Risikofaktoren. Ohne eine Behandlung liegt ihr Risiko für einen Herzinfarkt für die nächsten 10 Jahre bei 4 %.
- Verena hat ebenfalls einen leicht erhöhten Blutdruck. Sie raucht aber und ihr Vater hatte bereits mit 50 Jahren einen Herzinfarkt. Ohne eine Behandlung beträgt ihr Infarktrisiko für die nächsten 10 Jahre 18 %.
- Peter hat außer dem leicht erhöhten Cholesterinspiegel keine weiteren Risikofaktoren. Sein Risiko liegt ohne Behandlung bei 11 %.
- Yusuf hat einen deutlich erhöhten Blutdruck von 162/96 mmHg. Außerdem raucht er. Ohne Behandlung beträgt sein Infarktrisiko für die nächsten 10 Jahre 33 %.
Statine können bei jeder dieser Personen das Risiko um 30 % verringern. Das heißt:
- Mit Statinen sinkt Olgas Infarktrisiko von 4 % auf 3 %.
- Verenas Risiko sinkt von 18 % auf 13 %.
- Peters Risiko sinkt von 11 % auf 8 %.
- Yusufs Risiko sinkt von 33 % auf 23 %.
Das 10-Jahres-Risiko für einen Herzinfarkt mit oder ohne Statin-Behandlung ist in den folgenden Grafiken noch einmal gezeigt. Es wird deutlich: Für Olga machen die Medikamente keinen großen Unterschied, weil sie keine weiteren Risikofaktoren hat. Yusuf bringen die Medikamente aufgrund seines Geschlechts und seiner anderen Risikofaktoren einen deutlichen Vorteil.
Welche Nebenwirkungen haben Statine?
Die meisten Menschen vertragen Statine gut. Eine mögliche Nebenwirkung sind schmerzende oder müde Muskeln. Dazu kommt es aber sehr selten. Große Vergleichsstudien über fünf Jahre zeigen:
- Bei Einnahme eines Scheinmedikaments (Placebo) gaben 95 von 1000 Menschen an, Muskelbeschwerden zu haben.
- Bei Einnahme eines Statins berichteten 101 von 1000 Menschen von Muskelbeschwerden.
Die Studien zeigen zudem, dass Muskelbeschwerden auch ohne Statine häufig sind. Manche Menschen, die Statine nehmen, bringen die Medikamente irrtümlich mit den Beschwerden in Verbindung. Es ist daher nicht sinnvoll, die Behandlung beim ersten Verdacht auf eine Nebenwirkung zu beenden. Stattdessen sollte man solche Beschwerden mit der Ärztin oder dem Arzt besprechen. Möglicherweise ist es sinnvoll, einen anderen Wirkstoff oder eine geringere Dosierung auszuprobieren.
Manchmal liest man, dass Statine das Risiko für einen Grauen Star erhöhen. Allerdings hat sich diese Nebenwirkung nur in einer von mehreren aussagekräftigen Studien gezeigt. Dort war weniger als 1 von 100 Personen davon betroffen. Fachleute halten es daher für unwahrscheinlich, dass Statine einen Grauen Star auslösen können. Ein geringes Risiko lässt sich aber nicht ausschließen.
Eine mögliche Begleiterscheinung von Statinen ist, dass sie den Blutzuckerwert leicht erhöhen. Dies ist aber sehr selten und hat normalerweise keine gesundheitliche Bedeutung.
Können Statine schwere Nebenwirkungen haben?
Das Risiko für schwerwiegende Nebenwirkungen von Statinen ist sehr gering. Deshalb sind sich Fachleute einig, dass die Vorteile der Medikamente deutlich überwiegen.
Sehr selten führen Statine zu Muskelschäden. Sie äußern sich durch schmerzende, schwache und geschwollene Muskeln, typischerweise in den Schultern, Beinen oder im Rücken. Muskelschäden fallen auch in einer Blutuntersuchung auf, da die Menge des Enzyms Kreatinkinase im Blut steigt.
Die schwerste Form der Muskelschädigung ist die sogenannte Rhabdomyolyse. Dabei lösen sich Zellen der Skelettmuskulatur auf und gelangen in größeren Mengen ins Blut. Dadurch werden Abbaustoffe frei, die die Nieren schädigen können. Eine Rhabdomyolyse kann sich neben schmerzenden oder schnell ermüdenden Muskeln auch durch rötlich oder dunkel verfärbten Urin zeigen. Bei diesen Symptomen ist es daher wichtig, die Einnahme zu unterbrechen und umgehend ärztlichen Rat einzuholen.
In Studien traten Muskelschäden bei etwa 1 von 10.000 Menschen auf, die Statine über 1 Jahr einnahmen. Die schwere Form der Rhabdomyolyse war noch seltener. Das Risiko steigt, wenn Statine in hoher Dosierung eingesetzt werden.
Manche Menschen befürchten, dass sich mit der Zeit Wirkstoffreste im Körper ansammeln, wenn sie Medikamente über lange Zeit regelmäßig einnehmen. Solche Befürchtungen sind aber unbegründet: Der Körper verfügt über verschiedene Mechanismen, um Arzneistoffe laufend abzubauen und auszuscheiden.
Statine können mit bestimmten anderen Medikamenten wie etwa dem Antibiotikum Clarithromycin Wechselwirkungen haben. Daher dürfen sie nicht zusammen eingenommen werden. Um dies zu vermeiden, ist es sinnvoll, der Ärztin oder dem Arzt immer mitzuteilen, welche Medikamente man nimmt. Wer Statine nimmt, sollte außerdem auf Grapefruit verzichten: Die Frucht kann den Abbau des Medikaments in der Leber hemmen.
Gibt es offene Fragen zu Statinen?
Statine sind sehr gut in Studien mit vielen Teilnehmenden untersucht. Allerdings haben daran kaum Menschen teilgenommen, die bereits über 75 Jahre alt waren und noch keine Vorerkrankung an Herz oder Gefäßen hatten. Im Alter kann jedoch das Risiko für Neben- und Wechselwirkungen höher sein.
Fachleute sind sich deshalb uneinig, ob auch ältere Menschen ohne Vorerkrankung an Herz und Gefäßen davon profitieren, eine Behandlung mit Statinen zu beginnen. Um das herauszufinden, werden derzeit zwei große Studien in Australien und den USA durchgeführt.
Quellen
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.