Wie wirksam sind Antidepressiva?

Einleitung
Antidepressiva sind wie die Psychotherapie ein wichtiger Baustein der Behandlung von Depressionen. Sie sollen die Beschwerden lindern und Rückfällen vorbeugen.
Es gibt unterschiedliche Ansichten dazu, wie hilfreich Antidepressiva sind, um die Symptome einer Depression zu lindern. Manche zweifeln an ihrer Wirksamkeit, andere halten sie für unverzichtbar. Dabei ist es bei diesen Medikamenten wie mit vielen anderen Behandlungen auch: Sie können in bestimmten Situationen helfen, in anderen nicht. Infrage kommen sie vor allem bei mittelschweren, schweren und chronischen Depressionen, bei leichten meist nicht. Außerdem können sie Nebenwirkungen haben. Wichtig ist, die Vor- und Nachteile einer Behandlung mit Antidepressiva mit der Ärztin oder dem Arzt abzuwägen.
Ziel einer Behandlung mit Antidepressiva ist es vor allem, die depressiven Beschwerden wie starke Niedergeschlagenheit und Erschöpfung zu beseitigen und zu vermeiden, dass sie erneut auftreten. Die Medikamente sollen helfen, das seelische Gleichgewicht wiederzufinden und einen normalen Alltag gestalten zu können. Innere Unruhe, Angst oder Schlafstörungen sollen gelindert werden und Gedanken an Selbsttötung (Suizid) verschwinden. Oft wird die Einnahme von Antidepressiva mit einer Psychotherapie kombiniert.
Dieser Text beschäftigt sich mit der medikamentösen Behandlung der häufigsten depressiven Erkrankung, der sogenannten unipolaren Depression. Die Therapie einer manisch-depressiven Erkrankung (bipolare Störung) wird hier nicht beschrieben.
Welche Antidepressiva gibt es?
Zur Behandlung von Depressionen stehen viele verschiedene Wirkstoffe zur Verfügung, die sich zu unterschiedlichen Gruppen zusammenfassen lassen. Im Folgenden geht es vor allem um die am häufigsten verwendeten Antidepressiva:
- trizyklische Antidepressiva (TZA)
- selektive Serotonin-Wiederaufnahmehemmer (SSRI)
- selektive Serotonin-Noradrenalin-Wiederaufnahmehemmer (SSNRI)
Trizyklische Antidepressiva sind am längsten auf dem Markt. Sie werden als Antidepressiva der ersten Generation bezeichnet. SSRI und SSNRI gehören zu den Antidepressiva der zweiten Generation.
Weniger häufig verschrieben werden:
- Alpha-2-Rezeptor-Antagonisten
- Monoaminoxidase(MAO)-Hemmer
- selektive-Noradrenalin-Wiederaufnahmehemmer
- selektive Noradrenalin-/Dopamin-Wiederaufnahmehemmer
- Melatonin-Rezeptor-Agonisten
- Serotonin-5-HT2C-Rezeptor-Antagonisten
Darüber hinaus gibt die Medikamente Trazodon, Tianeptin, Bupropion, Agomelatin und Lithium, die keiner Gruppe zugeordnet werden; außerdem pflanzliche Arzneimittel wie das Johanniskraut. Zudem gibt es ein Nasenspray mit dem Wirkstoff Esketamin, das im Notfall angewendet werden kann oder wenn andere Antidepressiva nicht ausreichend wirken.
Wie wirken Antidepressiva?
Die Nervenzellen des Gehirns verwenden verschiedene Botenstoffe, um Reize weiterzuleiten. Lange gingen Fachleute davon aus, dass Antidepressiva vor allem deshalb wirken, weil sie die Verfügbarkeit bestimmter Botenstoffe wie Serotonin oder Noradrenalin im Gehirn verbessern. Man vermutete, dass diese Stoffe bei einer Depression aus dem Gleichgewicht geraten und manche Nervenverbindungen deshalb gehemmt sind. Es ist mittlerweile jedoch umstritten, ob diese Erklärung stimmt. Fachleute vermuten, dass andere Mechanismen eine wichtige Rolle bei der Wirkung von Antidepressiva spielen können.
Wie verläuft die Behandlung?
Antidepressiva werden normalerweise täglich eingenommen. Anfangs erhält man eine niedrige Dosis, die dann gesteigert wird. In den ersten Wochen und Monaten geht es darum, die Beschwerden zu lindern und die Depression möglichst zum Verschwinden zu bringen. Wenn dieses Ziel erreicht ist, wird die Behandlung noch mindestens 6 bis 12 Monate fortgesetzt. Diese sogenannte Erhaltungstherapie ist wichtig, um erneuten Beschwerden vorzubeugen. Manchmal werden die Medikamente auch noch länger eingenommen, um Rückfälle zu vermeiden (Rückfallprophylaxe). Die Dauer der Einnahme hängt unter anderem davon ab, wie sich die Beschwerden entwickeln und ob ein erhöhtes Rückfallrisiko besteht. Manche Menschen nehmen über viele Jahre Antidepressiva.
Während der Behandlung sind regelmäßige Arztbesuche wichtig. Dabei wird besprochen, ob sich die Beschwerden gebessert haben und Nebenwirkungen aufgetreten sind. Mit regelmäßigen Blutuntersuchungen kann die Ärztin oder der Arzt verschiedene Blutwerte prüfen - unter anderem, wie viel Wirkstoff sich im Blut befindet. Wenn nötig, wird die Medikamentendosis angepasst. Keinesfalls sollte man die Dosierung der Tabletten selbstständig erhöhen oder verringern: Das kann dazu führen, dass die Tabletten nicht ausreichend wirken oder mehr Nebenwirkungen auslösen.
Wie werden Antidepressiva wieder abgesetzt?
Zum Ende der Behandlung wird die Dosis über etwa 8 bis 12 Wochen allmählich verringert. Werden Antidepressiva abgesetzt, kann es vorübergehend zu Schlafstörungen, Übelkeit oder Unruhe kommen. Diese Beschwerden treten oft nach wenigen Tagen auf und legen sich nach 2 bis 6 Wochen wieder. Wenn es zu solchen Symptomen kommt, wird empfohlen, die Dosis wieder auf die vorherige zu erhöhen und anschließend das Medikament in kleineren Schritten abzusetzen.
Beschwerden sind häufiger, wenn Antidepressiva von einem Tag auf den anderen abgesetzt werden. Daher sollte die Einnahme nur bei starken Nebenwirkungen rasch beendet werden.
Die Medikamente eigenständig abzusetzen, sobald es einem besser geht, erhöht das Risiko, dass die Depression erneut auftritt. Anders als viele Schlaf- und Beruhigungsmittel machen Antidepressiva aber nicht körperlich abhängig oder süchtig.
Während des Absetzens ist es wichtig, regelmäßig mit der Ärztin oder dem Arzt zu besprechen, wie man sich fühlt. Nach dem Absetzen sollte mindestens sechs Monate lang regelmäßig geprüft werden, ob noch Beschwerden bestehen.
Wie gut lindern Antidepressiva die Beschwerden?
Es gibt zwar viele verschiedene Wirkstoffe gegen Depressionen – wie gut ein bestimmtes Medikament aber einem einzelnen Menschen hilft, ist schwer vorhersehbar. Ärztinnen und Ärzte schlagen deshalb zu Beginn einer Behandlung oft einen Wirkstoff vor, den sie als wirksam und relativ verträglich einschätzen. Hilft das Medikament nicht wie erwartet, kann man auf ein anderes wechseln. Manchmal müssen verschiedene Mittel ausprobiert werden, um ein wirksames zu finden.
Studien zeigen, dass der Nutzen von Antidepressiva vom Schweregrad der Depression abhängt: Je schwerer eine Depression, desto eher überwiegen die Vorteile. Antidepressiva kommen deshalb vor allem bei mittelschweren und schweren Depressionen infrage. Bei leichten Depressionen helfen sie hingegen kaum oder gar nicht.
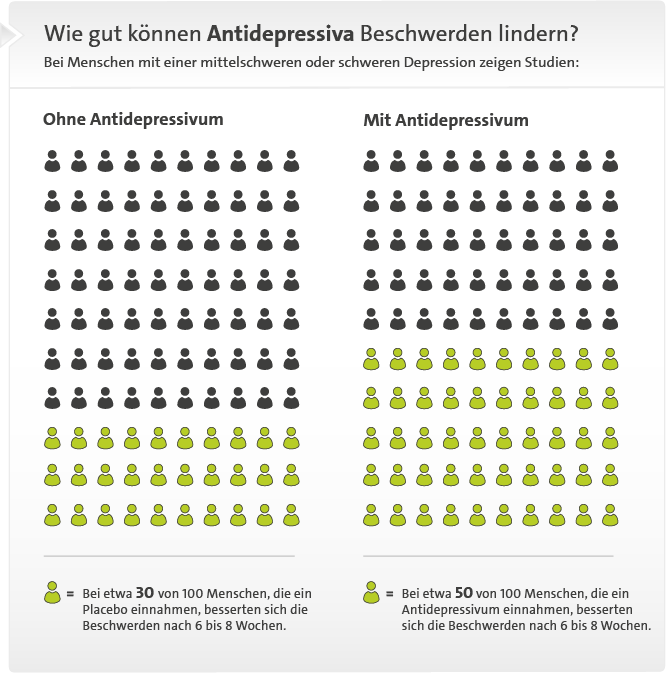
Die verschiedenen Antidepressiva wurden bereits in vielen Studien miteinander verglichen. Insgesamt schnitten die häufig eingesetzten trizyklischen Antidepressiva, SSRI und SSNRI ähnlich ab. Für Erwachsene mit einer mittelschweren oder schweren Depression zeigen Studien:
- ohne Antidepressiva: Bei etwa 30 von 100 Menschen, die Tabletten ohne Wirkstoff (Placebos) einnahmen, besserten sich die Beschwerden innerhalb von 6 bis 8 Wochen.
- mit Antidepressiva: Bei etwa 50 von 100 Menschen, die ein Antidepressivum einnahmen, besserten sich die Beschwerden innerhalb von 6 bis 8 Wochen.
Antidepressiva können auch chronisch depressive Verstimmungen (Dysthymien) und chronische Depressionen lindern und zu ihrem Verschwinden beitragen.
Die Wirkung eines Antidepressivums kann schon innerhalb von 1 bis 2 Wochen einsetzen. Es kann aber auch länger dauern, bis sich die depressiven Beschwerden bessern.
Depressive Beschwerden können außerdem mit zwei Medikamenten gleichzeitig behandelt werden. Vielleicht gelingt es damit, die Beschwerden zu lindern. Bei manchen Menschen dauert es längere Zeit, bis ihnen ein Mittel hilft. Bei anderen bleiben die Beschwerden auch nach mehreren Versuchen mit unterschiedlichen Medikamenten bestehen. Dann kann mit der Ärztin oder dem Arzt besprochen werden, welche weiteren Behandlungsmöglichkeiten infrage kommen.
Wie gut beugen Antidepressiva Rückfällen vor?
Um Rückfällen vorzubeugen, werden Antidepressiva meist über etwa 1 bis 2 Jahre eingenommen, manchmal auch länger. Das kann für Menschen sinnvoll sein, die
- schon mehrere Rückfälle hatten,
- einen Rückfall unbedingt vermeiden wollen oder
- eine chronische Depression haben.
Studien mit Erwachsenen zeigen, dass die Einnahme von häufig eingesetzten Antidepressiva wie TZA, SSRI und SSNRI das Risiko für Rückfälle senkt, sie aber nicht ganz verhindern kann:
- ohne Prophylaxe: Etwa 50 von 100 Menschen, die ein Placebo einnahmen, hatten innerhalb von 1 bis 2 Jahren einen Rückfall.
- mit Prophylaxe: Etwa 23 von 100 Menschen, die ein Antidepressivum einnahmen, hatten in dieser Zeit einen Rückfall.

Was tun, wenn Antidepressiva nicht ausreichend wirken?
Nach etwa vier Wochen kann gemeinsam mit der Ärztin oder dem Arzt erstmals geschaut werden, ob und wie die Medikamente wirken. Falls nicht, gibt es folgende Möglichkeiten:
- das Blut untersuchen, um zu prüfen, ob genügend Wirkstoff im Blut ist
- prüfen, ob Begleiterkrankungen oder andere Medikamente die Wirksamkeit beeinträchtigen
- nach Lösungen suchen, wenn es schwerfällt, das Antidepressivum regelmäßig einzunehmen
- die Dosis erhöhen oder verringern
- das Medikament wechseln
- ein zusätzliches Antidepressivum einnehmen
- andere Medikamente zusätzlich einnehmen, um die Wirkung zu verstärken – dazu gehören beispielsweise Antipsychotika, Esketamin und Lithium
- eine transkranielle Magnetstimulation oder eine Elektrokonvulsionstherapie durchführen lassen
- die Diagnose überprüfen und schauen, ob nicht doch eine andere Erkrankung vorliegt
- die Behandlung unterbrechen oder ganz beenden
- eine Psychotherapie anfangen, falls noch nicht geschehen
Was der beste Weg ist, lässt sich mit der Ärztin oder dem Arzt besprechen.
Welche Nebenwirkungen haben Antidepressiva?
Wie alle Medikamente können auch Antidepressiva Nebenwirkungen haben. Über die Hälfte der Menschen, die Antidepressiva nehmen, berichten davon. Nebenwirkungen treten meist in den ersten Wochen der Einnahme auf, später zeigen sie sich dann seltener.
Einige Nebenwirkungen hängen vermutlich direkt mit der Wirkung der Mittel auf das Gehirn zusammen und sind bei verschiedenen Wirkstoffen einer Gruppe ähnlich. So berichten Patientinnen und Patienten zum Beispiel von Mundtrockenheit, Kopfschmerzen, Kreislaufproblemen, innerer Unruhe und Störungen der Sexualität. Solche Beschwerden werden oft als Nebenwirkungen der Medikamente wahrgenommen. Manche dieser Symptome können aber auch Folgen der Depression sein.
Ob, wie häufig und welche Nebenwirkungen auftreten, hängt auch vom Wirkstoff und der jeweiligen Dosierung ab. Außerdem reagiert jeder Mensch etwas anders auf die Medikamente. Das Risiko für Nebenwirkungen steigt, wenn zusätzlich andere Medikamente eingenommen werden. Dann kann ein Mittel die Nebenwirkungen des anderen verstärken. Solche Wechselwirkungen kommen häufig bei älteren Menschen oder Menschen mit anderen chronischen Erkrankungen vor, die mehrere Medikamente einnehmen.
Es ist deshalb wichtig, die Vor- und Nachteile der einzelnen Präparate mit der Ärztin oder dem Arzt zu besprechen.
Manche Nebenwirkungen sind bei bestimmten Wirkstoffen häufiger:
- SSRI führen häufiger als trizyklische Antidepressiva zu Durchfall, Kopfschmerzen, Schlaflosigkeit und Übelkeit.
- Trizyklische Antidepressiva führen häufiger als SSRI zu Sehstörungen, Verstopfung, Schwindel, trockenem Mund, Zittern und Problemen beim Wasserlassen.
Die Nebenwirkungen der trizyklischen Antidepressiva sind oft belastender als die der SSRI oder SNRI. Zudem besteht bei trizyklischen Antidepressiva eher die Gefahr, dass es infolge einer Überdosierung zu schweren Nebenwirkungen kommt.
Schwere Nebenwirkungen
Antidepressiva können Schwindel und Gangunsicherheit auslösen und damit vor allem bei älteren Menschen das Risiko für Stürze und Knochenbrüche erhöhen. Wechselwirkungen mit anderen Medikamenten können dieses Risiko noch verstärken.
Bei sehr wenigen Menschen ist es während der Einnahme von Antidepressiva zu Herzproblemen, epileptischen Anfällen oder Leberschäden gekommen. Man vermutet, dass es sich dabei um seltene Nebenwirkungen der Medikamente gehandelt hat. Verschiedene Studien deuten außerdem darauf hin, dass Jugendliche häufiger an Selbsttötung (Suizid) denken, wenn sie SSRI oder SSNRI einnehmen – und auch häufiger versuchen, sich das Leben zu nehmen. Jugendliche sollten deshalb in der ersten Zeit der Behandlung vorsichtshalber öfter zu ihrer Ärztin oder ihrem Arzt, ihrer Therapeutin oder ihrem Therapeuten gehen, damit Anzeichen für eine Suizidgefährdung frühzeitig erkannt werden können.
Was ist bei der Entscheidung für ein Antidepressivum wichtig?
Ob Antidepressiva zur Behandlung infrage kommen, hängt unter anderem von der Stärke der Beschwerden ab. Weitere Aspekte können eine Rolle spielen:
- Wird gleichzeitig eine Psychotherapie gemacht oder ist eine geplant?
- Wurden früher schon Antidepressiva genommen und haben diese geholfen?
- Wie schwer wiegen die Nebenwirkungen im Verhältnis zum möglichen Nutzen?
Bei der Entscheidung für ein bestimmtes Mittel kann auch die Art der möglichen Nebenwirkungen ausschlaggebend sein: Die einen stören vielleicht eher mögliche Verdauungsbeschwerden. Andere möchten vielleicht eher Schwindel, sexuelle Unlust oder Erektionsstörungen vermeiden.
Die entscheidende Voraussetzung für den sinnvollen Einsatz von Antidepressiva ist eine sorgfältig gestellte Diagnose. Fachleute gehen davon aus, dass manchen Menschen die Mittel unnötig verschrieben werden. Ein Hinweis dafür ist unter anderem, dass heute deutlich mehr Menschen Antidepressiva einnehmen als früher. So werden die Medikamente manchmal schon bei leichteren Beschwerden eingesetzt, obwohl die Vorteile dann zweifelhaft sind.
Auf der anderen Seite ist es wichtig, dass eine schwere Depression erkannt und ausreichend behandelt wird. Hier können Antidepressiva hilfreich sein und manche Menschen zum Beispiel erst in die Lage versetzen, ihren Alltag zu gestalten oder eine Psychotherapie zu beginnen.
Quellen
Arroll B, Elley CR, Fishman T et al. Antidepressants versus placebo for depression in primary care. Cochrane Database Syst Rev 2009; (3): CD007954.
Barbui C, Cipriani A, Patel V et al. Efficacy of antidepressants and benzodiazepines in minor depression: systematic review and meta-analysis. Br J Psychiatry 2011; 198(1): 11-16, suppl 11.
Barbui C, Esposito E, Cipriani A. Selective serotonin reuptake inhibitors and risk of suicide: a systematic review of observational studies. CMAJ 2009; 180(3): 291-297.
Bundesärztekammer, Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF). Nationale Versorgungsleitlinie Unipolare Depression. AWMF-Registernr.: nvl-005. 2022.
Davies P, Ijaz S, Williams CJ et al. Pharmacological interventions for treatment-resistant depression in adults. Cochrane Database Syst Rev 2019; (12): CD010557.
Fergusson D, Doucette S, Glass KC et al. Association between suicide attempts and selective serotonin reuptake inhibitors: systematic review of randomised controlled trials. BMJ 2005; 330(7488): 396.
Fournier JC, DeRubeis RJ, Hollon SD et al. Antidepressant drug effects and depression severity: a patient-level meta-analysis. JAMA 2010; 303(1): 47-53.
Gartlehner G, Gaynes BN, Amick HR et al. Nonpharmacological Versus Pharmacological Treatments for Adult Patients With Major Depressive Disorder. 2015.
Gartlehner G, Hansen RA, Morgan LC et al. Second-generation antidepressants in the pharmacologic treatment of adult depression: an update of the 2007 comparative effectiveness review. 2011.
Geddes JR, Carney SM, Davies C et al. Relapse prevention with antidepressant drug treatment in depressive disorders: a systematic review. Lancet 2003; 361(9358): 653-661.
Hetrick SE, McKenzie JE, Cox GR et al. Newer generation antidepressants for depressive disorders in children and adolescents. Cochrane Database Syst Rev 2012; (11): CD004851.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Bupropion, Mirtazapin und Reboxetin bei der Behandlung der Depression: Abschlussbericht; Auftrag A05-20C. 2009.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Selektive Serotonin- und Noradrenalin-Wiederaufnahmehemmer (SNRI) bei Patienten mit Depressionen: Abschlussbericht; Auftrag A05-20A. 2009.
Linde K, Kriston L, Rücker G et al. Efficacy and acceptability of pharmacological treatments for depressive disorders in primary care: systematic review and network meta-analysis. Ann Fam Med 2015; 13(1): 69-79.
Rayner L, Price A, Evans A et al. Antidepressants for depression in physically ill people. Cochrane Database Syst Rev 2010; (3): CD007503.
Van Leeuwen E, van Driel ML, Horowitz MA et al. Approaches for discontinuation versus continuation of long-term antidepressant use for depressive and anxiety disorders in adults. Cochrane Database Syst Rev 2021; (4): CD013495.