Wie wird Morbus Crohn bei Erwachsenen behandelt?

Einleitung
Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung. Sie tritt in Schüben auf und begleitet Betroffene lebenslang. Um die Entzündung im Darm zu stoppen und Beschwerden zu lindern, kommen verschiedene Medikamente infrage. Operiert wird meist, wenn Medikamente nicht helfen oder Komplikationen wie Fisteln auftreten. Zusätzlich ist es wichtig, nicht zu rauchen und die Ernährung anzupassen.
Medikamente spielen eine zentrale Rolle bei der Behandlung von Morbus Crohn. Welche am ehesten geeignet sind, hängt unter anderem davon ab, wie schwer die Entzündung ist. Falls man ein Mittel nicht verträgt oder es nicht anschlägt, kann auf andere Wirkstoffe ausgewichen werden.
Manchmal wird operiert – zum Beispiel, wenn Medikamente nicht helfen oder es immer wieder zu Entzündungen kommt. Bei Komplikationen wie Fisteln werden Medikamente und eine Operation oft kombiniert. Engstellen im Darm können im Rahmen einer Darmspiegelung aufgedehnt werden.
Zusätzlich zu einer passenden Behandlung wird empfohlen, die Ernährung umzustellen, mit dem Rauchen aufzuhören und Sport zu treiben. Außerdem hilft auch psychotherapeutische Unterstützung. Komplett heilen lässt sich Morbus Crohn zwar dadurch nicht. Diese Maßnahmen ermöglichen aber, mit der chronischen Erkrankung zurechtzukommen.
Welche Medikamente kommen bei einem akuten Entzündungsschub mit eher leichter Ausprägung infrage?
Bei einer akuten, eher leicht ausgeprägten Entzündung kommen vor allem Mittel mit dem Wirkstoff Budesonid infrage. Er gehört wie Kortison zu den Glukokortikoiden. Wenn man Budesonid als Tabletten einnimmt, entfaltet das Medikament seine entzündungshemmende Wirkung nur im Verdauungstrakt. Weil es sich nicht im ganzen Körper verteilt, sind Glukokortikoid-Nebenwirkungen seltener. Sind nur der Enddarm (Rektum) oder benachbarte Abschnitte des Dickdarms betroffen, kann man das Mittel auch als Zäpfchen, Schaum- oder Einlauf-Präparat anwenden. Manchmal wird auch mit dem Wirkstoff Mesalazin (5-ASA) behandelt. Wie gut er bei Morbus Crohn wirkt, ist allerdings unklar. Deshalb empfehlen Fachleute eher die anderen Mittel.
Wie werden schwere Schübe behandelt?
Bei einem schweren Morbus-Crohn-Schub kann eine Behandlung im Krankenhaus nötig sein. Dort kann mithilfe von regelmäßigen Bluttests und anderen Untersuchungen überprüft werden, ob die Therapie anschlägt. Außerdem können Infusionen mit Flüssigkeit und Medikamenten sowie Spritzen zur Vorbeugung einer Thrombose nötig sein.
Um die Entzündung zu stoppen und die Beschwerden zu lindern, wird zunächst mit systemischen Glukokortikoiden behandelt. Man nimmt sie als Tabletten ein oder bekommt sie als Infusion oder Spritze. Sie entfalten im gesamten Körper ihre entzündungshemmende Wirkung. Das macht jedoch auch Nebenwirkungen wie Bluthochdruck, Knochenprobleme, Infektanfälligkeit und Gewichtszunahme wahrscheinlicher – meist aber erst, wenn die Mittel länger angewendet werden.
Gibt es Alternativen zu Glukokortikoiden?
Helfen Glukokortikoide bei einer mäßigen oder schweren Entzündung nicht ausreichend oder verträgt man sie nicht, kommen verschiedene andere Mittel infrage, die auf anderem Weg in das Immunsystem eingreifen und so die Entzündungsreaktion stoppen können. Dazu zählen:
- Immunsuppressiva: Zu dieser Gruppe gehören vor allem Thiopurine. Sie hemmen unter anderem die Vermehrung von weißen Blutkörperchen. Andere Immunsuppressiva wie der Folsäure-Hemmer Methotrexat oder der Calcineurin-Hemmer Tacrolimus werden heute seltener eingesetzt.
- Biologika: Dies sind Mittel, die sich gegen körpereigene Botenstoffe und Zellbestandteile richten, die bei der Entstehung von Entzündungen eine wichtige Rolle spielen – genauer gesagt gegen Tumornekrose-Faktor α (TNFα), Interleukine und Integrin.
- Small molecules: Sie hemmen Enzyme (Januskinasen, kurz JAK), die an Entzündungsreaktionen beteiligt sind.
Manche Mittel werden auch kombiniert – typischerweise etwa ein Thiopurin und der TNFα-Hemmer Infliximab.
Wahl des passenden Mittels
Mehrere wissenschaftliche Studien zeigen, dass Immunsuppressiva, Biologika und Small molecules bei Morbus Crohn wirken. Aus den Ergebnissen lässt sich aber nicht klar ableiten, ob einer der Wirkstoffe besser hilft als andere. Bei der Wahl eines Medikaments spielen deshalb eher individuelle Fragen eine Rolle – zum Beispiel, ob Nebenwirkungen des Wirkstoffs für einen selbst besonders problematisch sein könnten oder das Mittel schon einmal bei einem Schub gut geholfen hat. Auch ob das Medikament gespritzt werden muss oder als Tablette genommen werden kann, beeinflusst vielleicht die Entscheidung.
Nebenwirkungen und Risiken der Medikamente
Da die Medikamente in das Immunsystem eingreifen, können sie die körpereigene Abwehr gegen Krankheitserreger schwächen. Infektionen sind dadurch wahrscheinlicher und mit einem erhöhten Komplikationsrisiko verbunden – vor allem bei älteren und zum Beispiel durch Mangelernährung oder andere Erkrankungen geschwächten Personen. Deshalb wird vor der Therapie durch Bluttests geprüft, ob eine „schlummernde“ Infektion vorliegt, etwa eine Tuberkulose. Diese muss dann zuerst behandelt werden. Wenn nötig, werden dann auch Impfungen nachgeholt. Antibiotika werden meist nur bei Komplikationen eingesetzt, etwa bei eitrigen Hautentzündungen oder Fisteln.
Die folgende Tabelle gibt einen Überblick über die verschiedenen immunmodulierenden Medikamente, ihre Anwendung sowie typische Nebenwirkungen. Sie kann heruntergeladen und ausgedruckt werden.
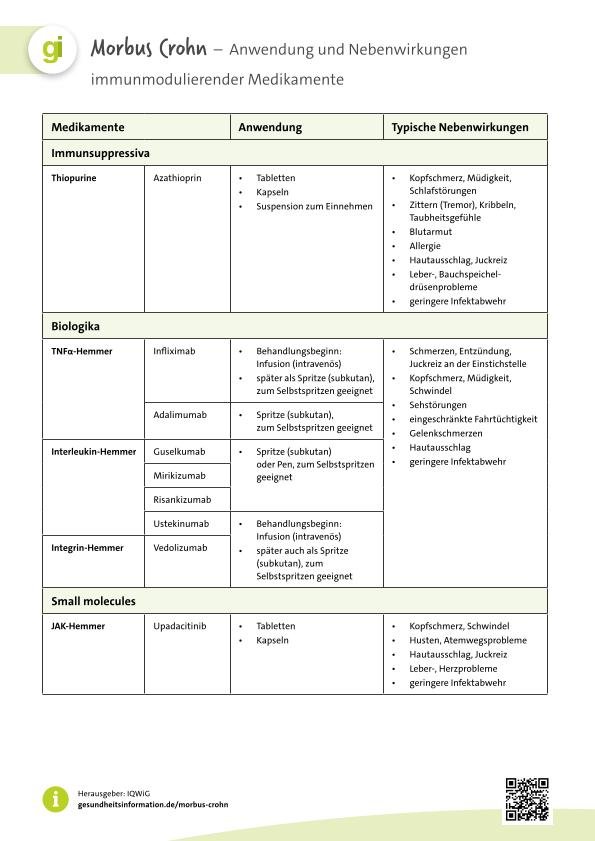
Einige der Wirkstoffe sind mit einem erhöhten Risiko für Hautkrebs verbunden. Man kann mit der Ärztin oder dem Arzt besprechen, ob man ein solches Mittel benötigt. Sie oder er kann dann beraten, wie oft man die Haut kontrollieren lassen sollte, und offene Fragen zum Thema Sonnenschutz klären.
Welche Medikamente können Schüben vorbeugen?
Viele Menschen mit Morbus Crohn erleben immer wieder Erkrankungsschübe. Ob und wann es zu einem neuen Schub kommt, ist allerdings schwer vorherzusagen.
Fachleute gehen davon aus, dass Personen, die bisher nur einen leichten Schub hatten, nach dem Abklingen der Beschwerden keine weitere Behandlung benötigen. Auch wenn die Beschwerden nach einer Operation abgeklungen sind, sind keine Medikamente nötig. Manche Betroffene bekommen aber dennoch Mesalazin. Ob das einem erneuten Schub vorbeugt, ist aber unklar. Nach schwereren oder wiederholten Schüben ist eine dauerhafte Behandlung mit Thiopurinen, Biologika oder Small molecules sinnvoll, um weiteren Schüben vorzubeugen. Man wendet die Mittel dann oft in etwas niedrigerer Dosierung oder mit größeren zeitlichen Abständen an.
Glukokortikoide eignen sich nicht für eine langfristige Anwendung, da sie dann zu Nebenwirkungen wie Gewichtszunahme, Schlafstörungen, Bluthochdruck, Osteoporose oder Haut- und Augenproblemen führen und das Risiko für Thrombosen, Diabetes und Infektionen steigt.
Wann kommt eine Operation infrage?
Der betroffene Bereich des Darmes kann in diesen Situationen operativ entfernt werden:
- Systemische Glukokortikoide wirken nicht und es ist nur der Darmbereich entzündet, an dem der Dünndarm in den Dickdarm mündet (Ileozökal-Region). Die OP ist dann eine Alternative zu einer Behandlung mit Medikamenten, die in das Immunsystem eingreifen. Bei der OP wird die betroffene Stelle entfernt (Ileozökal-Resektion).
- Ausgedehnte Entzündungsherde führen immer wieder zu Schüben und Medikamente helfen nicht ausreichend.
- Man verträgt die Medikamente nicht oder zieht eine Operation vor.
- Es kommt zu Komplikationen wie Fisteln, Engstellen im Darm oder einem Darmverschluss.
- Darmkrebs-Vorstufen wurden entdeckt.
Wie läuft die Ileozökal-Resektion ab?
Operiert wird, sobald ein Entzündungsschub abgeklungen ist. Für den Eingriff bekommt man eine Vollnarkose. Oft wird laparoskopisch operiert. Das heißt: Die nötigen Instrumente werden über drei kleine Schnitte in den Bauch eingeführt. Die Ärztinnen und Ärzte trennen dann die betroffene Stelle heraus und nähen den Darm wieder zusammen. Nach der Operation bleibt man für einige Tage im Krankenhaus und geht danach meist für eine Anschlussheilbehandlung in eine geeignete Reha-Klinik.
Um den operierten Bereich zu schonen, wird manchmal vorübergehend ein künstlicher Darmausgang (Stoma) gelegt – vor allem, wenn man länger Glukokortikoide in hoher Dosierung bekommt. Der Stuhl gelangt dadurch nach außen, bevor er an der frisch vernähten Stelle vorbeikommt. Ist der Darm verheilt, wird der künstliche Ausgang aufgelöst.
Wie gut hilft diese Operation?
Der Eingriff kann das Risiko für neue Schübe senken und weitere Behandlungen vermeiden. In Studien verbesserte sich die Lebensqualität der Menschen, die operiert wurden, ähnlich stark wie bei denen, die stattdessen ein geeignetes Medikament bekamen, etwa den TNFα-Antikörper Infliximab. Das Risiko für schwere Komplikationen war in beiden Gruppen gering. Möglicherweise verhindert die Operation aber besser als eine medikamentöse Behandlung, dass die Erkrankung wieder aufflammt.
Welche Nachteile hat die Ileozökal-Resektion?
Wie jede OP ist auch die Ileozökal-Resektion mit gewissen Risiken verbunden. Zu den allgemeinen Operationsrisiken zählen Narkoseprobleme wie Kreislauf- oder Atemstörungen. Werden größere Blutgefäße verletzt, kann es daraus stärker bluten. Die Wunden können sich entzünden oder die Stelle, wo der Darm wieder zusammengenäht wurde, kann undicht sein. Der Morbus Crohn gilt nach der OP nicht als geheilt – es ist möglich, dass er an anderer Stelle wieder auftritt.
Welche anderen Operationen kommen infrage?
Sind längere oder mehrere Darmabschnitte entzündet, können sie ebenfalls operativ entfernt werden. Dann kann ein größerer Eingriff mit einem längeren Bauchschnitt nötig sein. Auch die Dauer des Krankenhausaufenthalts und der Nachsorge kann sich dadurch verlängern.
Operationen werden auch bei Komplikationen empfohlen – oder sind manchmal unumgänglich. Bei lebensbedrohlichen Komplikationen wie einem Darmverschluss ist eine schnelle Not-Operation nötig. Bei anderen Komplikationen wie Fisteln, Engstellen oder krebsverdächtigen Schleimhautveränderungen ist der Eingriff hingegen planbar. Dann ist zum Beispiel genug Zeit, um zunächst die Einnahme von Glukokortikoiden zu reduzieren oder zu beenden und die Ernährung zu verbessern – das verringert bei der OP das Risiko für Kreislaufprobleme, Wundheilungsstörungen, Blutungen oder Infektionen.
Die Risiken einer OP hängen auch davon ab, welche Abschnitte des Verdauungstrakts betroffen sind. Werden größere Darmabschnitte entfernt, ist oft vorübergehend – manchmal auch dauerhaft – ein künstlicher Darmausgang (Stoma) nötig.
Auch nach der Entfernung größerer Darmabschnitte kann der Morbus Crohn an anderen Stellen des Verdauungsstrakts wieder auftreten.
Wie werden Fisteln behandelt?
Ausgehend von einem entzündeten Bereich können Fisteln entstehen. Das sind röhrenartige Verbindungen zwischen Organen oder zwischen einem Organ und der Außenhaut. Fisteln treten häufig zwischen Enddarm und Analbereich auf.
Anale Fisteln lassen sich oft mit Medikamenten behandeln. Dazu kommen einige Biologika und Small molecules infrage. Durch die Mittel klingt die Entzündung ab und die Fistel kann sich von allein verschließen. Wenn die Fistel offen bleibt, kann sie operativ verschlossen werden. Damit Wundflüssigkeit und Eiter gut ablaufen und sich eine entzündete Fistel beruhigen kann, wird vor dem Verschluss ein Faden durch die Fistel gezogen (Fadendrainage).
Damit die operierte Stelle gut verheilt, ist es wichtig, dass die Entzündung zuvor durch Medikamente zurückgegangen ist. Andernfalls kann vorübergehend ein künstlicher Darmausgang gelegt werden. Dadurch soll sich der entzündete Bereich beruhigen, damit die Fistel operiert werden kann.
Wenn diese Maßnahmen nicht helfen und die Entzündung nicht zur Ruhe kommt, wird oft der Enddarm einschließlich vorhandener Fisteln operativ entfernt.
Wie werden Engstellen behandelt?
Wenn sich die entzündete Dünndarmwand verdickt und einschnürt, bleibt manchmal kaum Platz, durch den der Nahrungsbrei durchgleiten kann. Macht die Engstelle keine ernsten Probleme, kann sie operativ entfernt werden, sobald die akute Entzündung abgeklungen ist. Bei kurzen Engstellen kann mithilfe der sogenannten Ballon-Enteroskopie versucht werden, die Engstelle von innen heraus aufzudehnen. Dazu wird über den Mund oder After ein spezieller Schlauch eingeführt. Er trägt an seiner Spitze einen Ballon, der bis an die Engstelle vorgeschoben und dann aufgeblasen wird, sodass er den Bereich aufdehnt.
Wenn die Engstelle bereits zu einem Darmverschluss oder anderen Komplikationen geführt hat, muss der betroffene Bereich sofort operativ entfernt werden.
Was kann man noch machen?
Generell wird bei chronisch-entzündlichen Darmerkrankungen ein gesunder Lebensstil empfohlen. Das bedeutet, auf Rauchen und Alkohol zu verzichten, sich ausgewogen zu ernähren und genügend zu trinken.
Ernährung
Während eines Schubs kann das Essen schwerfallen und die Aufnahme von Nahrungsbestandteilen gestört sein. Um das auszugleichen und Mangelerscheinungen vorzubeugen, verordnet die Ärztin oder der Arzt zum Beispiel kalorienreiche Flüssignahrung, Vitamin- oder Eisenpräparate. Manchmal – etwa, wenn die empfohlenen Medikamente nicht vertragen werden – kann auch versucht werden, eine Besserung zu erzielen, indem man über mehrere Wochen spezielle Trinknahrung zu sich nimmt. Diese sogenannte exklusive enterale Ernährung wird aber eher bei Kindern mit Morbus Crohn empfohlen.
Mittel mit natürlichen Darmbakterien (Probiotika) oder ballaststoffhaltige Nahrungsergänzungsmittel, die die Darmflora unterstützen sollen (Präbiotika), haben bei Morbus Crohn allenfalls einen begrenzten Nutzen und werden deshalb nicht empfohlen. Um neuen Schüben vorzubeugen, raten Fachleute zu einem gemüsereichen Speiseplan, auf dem möglichst frische und wenig verarbeitete Lebensmittel stehen.
Morbus Crohn führt zwar oft zu Gewichtsverlust – aber auch Übergewicht kann bei Menschen mit Morbus Crohn vorkommen und erhöht das Risiko für Komplikationen. Betroffenen mit starkem Übergewicht wird empfohlen, die Ernährung mit dem Ziel einer Gewichtsabnahme anzupassen, allerdings mit ärztlicher Unterstützung und nicht während akuter Entzündungsphasen.
Manche Menschen mit Morbus Crohn stellen fest, dass es ihnen guttut, auf bestimmte Nahrungsmittel zu verzichten. Bevor man Lebensmittel weglässt und sich dann möglicherweise zu einseitig ernährt, sollte man sich mit seiner Ärztin oder seinem Arzt beraten. Wer Fragen zur Ernährung hat, erhält im Rahmen der Behandlung auch Tipps und Unterstützung durch Ernährungsberaterinnen und -berater.
Sport
Vielen Menschen mit einer chronisch-entzündlichen Darmerkrankung tut Sport gut. Ob dadurch auch die Entzündung im Darm gelindert oder Schüben vorgebeugt wird, ist unklar. Fachleute empfehlen, die Ausdauer zu trainieren und, vor allem wenn man durch die Erkrankung abgenommen hat, Muskeln mit Krafttraining wieder aufzubauen.
Umgang mit psychischen Belastungen
Morbus Crohn kann sich auf verschiedene Lebensbereiche auswirken und psychisch belasten. Entspannungs- und Achtsamkeitsübungen helfen vielen Menschen, besser damit zurechtzukommen. Es kann auch hilfreich sein, sich von einer Psychotherapeutin oder einem Psychotherapeuten unterstützen zu lassen. Nicht zuletzt stärkt der Austausch mit anderen Betroffenen, etwa bei regelmäßigen Treffen einer Selbsthilfegruppe.
Zusätzliche Schmerzmittel
Die Bauchschmerzen bessern sich in der Regel durch die Behandlung mit den genannten Medikamenten. Wenn nicht, kann man mit der Ärztin oder dem Arzt besprechen, ob und welche Schmerzmittel man zusätzlich nehmen kann, etwa Paracetamol oder Metamizol, kurzzeitig auch stärkere Mittel. NSAR-Schmerzmittel wie Ibuprofen sollten Menschen mit chronisch-entzündlicher Darmerkrankung jedoch nicht einnehmen, da sie die Symptome verschlechtern könnten.
Wenn geeignete Schmerzmedikamente nicht helfen oder nicht vertragen werden, kommen Mittel infrage, die medizinisches Cannabis enthalten. Es gibt Hinweise aus Studien, dass sie Bauchschmerzen lindern und außerdem den Appetit anregen. Das wirkt einem Gewichtsverlust entgegen.
Fernöstliche Heilverfahren
Manche probieren ergänzende Heilverfahren aus, etwa Akupunktur und Moxibustion. Bei der Akupunktur sticht die Therapeutin oder der Therapeut feine Nadeln in bestimmte Punkte des Körpers. Das soll Beschwerden lindern. Bei Moxibustion werden bestimmte Körperstellen gezielt erwärmt, zum Beispiel indem glimmende Stangen aus getrocknetem Beifuß („Moxa“) nah an die Therapiepunkte gebracht werden. Forschende haben beobachtet, dass die Kombination der beiden Verfahren bei leichten bis mäßig ausgeprägten Morbus-Crohn-Schüben zu einer Besserung beigetragen hat.
Ob die Methoden allein helfen, ist unklar. Solche Heilmethoden muss man meist selbst bezahlen. Generell sollte man seine Ärztin oder seinen Arzt informieren, wenn man sich für solche Verfahren interessiert oder sie anwendet – und sie nur als Ergänzung, nicht als Ersatz für die Behandlung nutzen.
Welche Behandlungsformen könnten in Zukunft dazukommen?
Über manche Behandlungsformen liest oder hört man viel im Zusammenhang mit chronisch-entzündlichen Darmerkrankungen. Sie sind aber noch nicht ausreichend in Studien für diese Erkrankungen erprobt und werden deshalb eher selten angewendet. Dazu zählt der sogenannte Mikrobiom-Transfer. Dabei wird fremder Stuhl samt Darmflora in den entzündeten Dickdarm gebracht – entweder über spezielle Kapseln, die sich im Darm auflösen, oder per Darmspiegelung. Das Verfahren wird bei bestimmten bakteriellen Darminfektionen angewendet. Ob es auch bei Morbus Crohn einen Nutzen hat, muss noch genauer erforscht werden.
Quellen
Adamina M, Bonovas S, Raine T et al. ECCO Guidelines on Therapeutics in Crohn's Disease: Surgical Treatment. J Crohns Colitis 2020; 14(2): 155-168.
Attauabi M, Steenholdt C, Poulsen A et al. Network meta-analysis: Comparative onset of early effect of biologics and small molecules in moderately to severely active luminal Crohn's disease. Aliment Pharmacol Ther 2024; 60(2): 124-143.
Bae JH, Kang SY, You SE et al. The Effects of Acupuncture on Crohn's Disease: a systematic review and meta-analysis. J Pharmacopuncture 2023; 26(3): 211-226.
Chahal JK, Sriranganathan D, Poo S et al. Network meta-analysis: efficacy and safety of treatments for fistulising Crohn's disease. Eur J Gastroenterol Hepatol 2023; 35(7): 702-710.
Chai R, Li X, Shen W et al. Efficacy and safety of upadacitinib for patients with immune-mediated inflammatory diseases: a systematic review and meta-analysis. Front Immunol 2025; 16: 1586792.
Chen X, Si G, Li Y et al. Efficacy and safety of mirikizumab in the treatment of inflammatory bowel disease: A meta-analysis. Medicine (Baltimore) 2025; 104(17): e42123.
Deutsche Gesellschaft für Ernährungsmedizin (DGEM). S3-Leitlinie Klinische Ernährung bei chronisch-entzündlichen Darmerkrankungen. AWMF-Registernr.: 073-027. 2024.
Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). S3-Leitlinie Diagnostik und Therapie des Morbus Crohn - Living Guideline. AWMF-Registernr.: 021-004. 2024.
Dibley L, Khoshaba B, Artom M et al. Patient Strategies for Managing the Vicious Cycle of Fatigue, Pain and Urgency in Inflammatory Bowel Disease: Impact, Planning and Support. Dig Dis Sci 2021; 66(10): 3330-3342.
Gordon H, Biancone L, Fiorino G et al. ECCO Guidelines on Inflammatory Bowel Disease and Malignancies. J Crohns Colitis 2023; 17(6): 827-854.
Gordon H, Burisch J, Ellul P et al. ECCO Guidelines on Extraintestinal Manifestations in Inflammatory Bowel Disease. J Crohns Colitis 2024; 18(1): 1-37.
Gordon H, Minozzi S, Kopylov U et al. ECCO Guidelines on Therapeutics in Crohn's Disease: Medical Treatment. J Crohns Colitis 2024; 18(10): 1531-1555.
Hasskamp J, Meinhardt C, Timmer A. Anti-IL-12/23p40 antibodies for induction of remission in Crohn's disease. Cochrane Database Syst Rev 2025; (5): CD007572.
Husnoo N, Gana T, Hague AG et al. Is early bowel resection better than medical therapy for ileocolonic Crohn's disease? A systematic review and meta-analysis. Colorectal Dis 2023; 25(6): 1090-1101.
Imdad A, Pandit NG, Zaman M et al. Fecal transplantation for treatment of inflammatory bowel disease. Cochrane Database Syst Rev 2023; (4): CD012774.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Guselkumab (Morbus Crohn). Nutzenbewertung gemäß § 35a SGB V: Dossierbewertung. Projektnr. A25-75. 2025.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Mirikizumab (Morbus Crohn): Dossierbewertung; Auftrag A25-42. 2025.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Risankizumab (Morbus Crohn): Dossierbewertung; Auftrag A22-133. 2023.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Upadacitinib (Morbus Crohn): Dossierbewertung; Auftrag A23-38. 2023.
Jones K, Kimble R, Baker K et al. Effects of structured exercise programmes on physiological and psychological outcomes in adults with inflammatory bowel disease (IBD): A systematic review and meta-analysis. PLoS One 2022; 17(12): e0278480.
Kumar R, Singh S, Maharshi V. Effect of cannabinoids in mild-to-moderate cases of Crohn's disease as compared to placebo: a systematic review and meta-analysis of randomised controlled trials. J Basic Clin Physiol Pharmacol 2024; 35(1-2): 15-24.
Limketkai BN, Godoy-Brewer G, Parian AM et al. Dietary Interventions for the Treatment of Inflammatory Bowel Diseases: An Updated Systematic Review and Meta-analysis. Clin Gastroenterol Hepatol 2023; 21(10): 2508-2525.
Naude C, Skvarc D, Knowles S et al. The effectiveness of mindfulness-based interventions in inflammatory bowel disease: A Systematic Review & Meta-Analysis. J Psychosom Res 2023; 169: 111232.
Nowlin S, Manning L, Keefer L et al. Perceptive eating as part of the journey in inflammatory bowel disease: Lessons learned from lived experience. Clin Nutr ESPEN 2021; 41: 299-304.
Oketola B, Akinrolie O, Webber S et al. Physical Activity for Quiescent and Mildly Active Inflammatory Bowel Disease: A Systematic Review and Meta-Analysis. J Can Assoc Gastroenterol 2023; 6(5): 162-171.
Olivera PA, Parks ML, Zubiaurre I et al. Comparative Improvement in Health-Related Quality of Life With Advanced Therapies for Moderate-to-Severe Crohn's Disease: A Network Meta-Analysis. Am J Gastroenterol 2025; 120(8): 1720-1731.
Palant A, Himmel W. Are there also negative effects of social support? A qualitative study of patients with inflammatory bowel disease. BMJ Open 2019; 9(1): e022642.
Sands BE, Peyrin-Biroulet L, Schreiber S et al. Efficacy and Safety of Infliximab and Vedolizumab Maintenance Therapy in Patients with Crohn's Disease and Ulcerative Colitis: A Systematic Review and Meta-Analysis. J Clin Med 2025; 14(13): 4419.
Schoultz M, Macaden L, Hubbard G. Participants' perspectives on mindfulness-based cognitive therapy for inflammatory bowel disease: a qualitative study nested within a pilot randomised controlled trial. Pilot Feasibility Stud 2016; 2: 3.
Solitano V, Vuyyuru SK, MacDonald JK et al. Efficacy and Safety of Advanced Oral Small Molecules for Inflammatory Bowel Disease: Systematic Review and Meta-Analysis. J Crohns Colitis 2023; 17(11): 1800-1816.
Tiles-Sar N, Neuser J, de Sordi D et al. Psychological interventions for treatment of inflammatory bowel disease. Cochrane Database Syst Rev 2025; (4): CD006913.
Wang S, Sun H, Wang Q et al. Efficacy and safety of IL-23 p19 inhibitors in the treatment for inflammatory bowel disease: a systematic review and meta-analysis. Front Pharmacol 2025; 16: 1490667.
Zheng Q, Li C, Yang L et al. Efficacy and safety probiotics as adjuvant treatment for Crohn's disease: a meta-analysis of randomized controlled trials. Curr Res Food Sci 2025; 10: 101061.